顎関節症治療 Temporomandibular disorder

01
口腔外科専門医がおこなう
顎関節症の治療

顎関節症は、口を開けたり閉じたりする顎の関節や顎を動かす筋肉(咀嚼筋)に異常が起こり、「あごが痛い」、「口が開きにくい」、「音がする」、「顎や耳の周辺の痛みを伴って、口が開かなくなる」あるいは「ものが噛みにくい」といった症状が現れる病気です。
疫学調査の結果から、顎関節に何らかの症状を持つ人は日本人の全人口の7~8割に上ると報告されています。しかし、実際に大きな不具合があるなどして治療を受けている人は顎の症状のある方のうち7~8%と言われています。
原因は歯の噛みあわせや歯ぎしり、食いしばりなど、そして後述する歯と歯を無意識にかみ合わせるTCHという癖であることがほとんどです。歯が抜けたままになっていたり、合わなくなった入れ歯などを無理して使ったり、不適切な差し歯や、歯の詰め物、かぶせものが行われてかみ合わせが変わった場合に、噛み合わせのズレが生じて、顎の位置が狂ってしまった結果、顎関節に症状が出ることがあります。
顎関節症はかなり一般的な病気ですが、症状が軽い場合には、特別な治療をしなくても、自然に改善に向かい症状が治まることも多いのですが、症状によって日常生活に支障があれば、治療を受けるべきです。
顎関節症の原因Causes of TMJ disorder

顎関節症の原因は、明らかにされていないのですが、多くの因子が関係していると言われています。
神経系の異常、外傷、歯ぎしりや噛みしめ等の習癖、精神・心理的因子、咬合(咬み合わせ)の異常、その他の因子です。中でも最も一般的な原因は日中、睡眠中のくいしばりが考えられています。日中のくいしばりに対しては、くいしばりが原因になっていることを理解してもらい、それを止めるように指導します。
睡眠中の歯ぎしりは、意識してもやめれるものではないため、関節への負荷を軽減させる目的でマウスピース(スプリント)を就寝中に装着してもらいます。
このような症状は
顎関節症の疑いがありますSuspicion of TMJ
顎関節症は耳の前にある顎関節。それを構成する骨、筋肉、靭帯といった構造のバランスがくずれることによって発症します。顎関節症の症状には以下のようなものがあります。
口を開けようとすると痛い
痛む場所としては耳の前の顎関節や片側の顔から頭までが痛いように感じることもあります。頬やこめかみに痛みが出ることもあり、頭痛と感じる人もいます。
あごを動かすと音がする
カクカク、コキコキ、ゴリゴリ、ザラザラと様々ですがこのような音が口を開けようとした時にするようであれば痛みにつながる予備軍です。検査を受けることをお勧めいたします。
口が大きく開かない
痛みで口が大きく開けられないといったことが多いですが、痛みがなくても顎関節自体の動きが制限され、口が開かなくなることもあります。
口が閉じづらい
顎が外れたという場合には全く口が閉じなくなりますが、大きく口を開けて閉じるときに、閉じづらいなどの症状が出ることがあります。
急にかみ合わせ・噛む感じが変化した
顎関節や、顎を動かす筋肉に障害が起きるとかみ合わせに変化が生じることがあります。顎の関節に問題がある状態で、奥歯に被せ物などを行うことでさらに顎の関節に負担をかける結果になることもあります。
頭痛・首や肩のこり・耳の痛み・耳鳴りなど
これらの症状が顎関節症に関係する場合があります。これらの症状が顎関節症によるものか他の病気に原因があるのかを慎重に判断する必要があります。
顎関節症の主要な症状
1.痛み
顎運動時(口を開けたり閉じたりするとき)の痛みです。口を開けたり閉じたりする時や食事をしているいわゆる咀嚼時に下顎頭が動くことで顎関節に痛みが出たり、咬筋、側頭筋などといった咀嚼筋に筋痛が生じます。患者さんは顎関節痛と筋痛を区別することができず顎のあたりが痛いと言われることが多いため、治療にあたっては正確な診断が必要になります。
顎関節の痛み
顎関節自体に痛みが生じる主な病態は、顎関節を構成する周囲の軟組織の慢性外傷です。顎関節の滑膜、関節包あるいは間接円板の後部にある結合組織などに細菌感染のないいわゆる外傷による炎症が生じ、そのことで痛みを生じます。これら組織に炎症が生ずると顎運動時に下顎頭の動きにより神経が刺激されて痛みが生じます。
咀嚼筋痛
筋痛は様々な病態によって生じます。最も一般的な病態は筋・筋膜疼痛です。筋・筋膜疼痛の特徴は鈍い、疼くような痛みです。また、狭い範囲を指で押したりすると、痛みを生じることも特徴です。
2.開口障害
顎関節症ながなければ、自分の指が人差し指から薬指まで3本を縦にして口に入るのが普通です。その時の開口量は約40mmです。最大開口量が40mm以下の場合には顎関節症が発症していると考えます。顎に音が生じていて、ある時、突然、口が開かなくなったときには、クローズドロックという顎関節の関節円板が全法に転位して関節で詰まったことが原因によるものです。これは、マニュピレーションという施術で治すことができます。その他の、開口障害の原因には筋肉によるもの、関節の痛身によるもの、顎の関節の癒着などがあります。
3.関節雑音
食事中や大きく口を開けた時などにカックンとかガリガリといった音が顎関節に生ずることがあります。最も多い関節音は前方に転位した関節円板が開閉口に伴って下顎頭が前後に動く際に下顎頭上に戻ったり、再度転位する時にカックンといった音が生じるものです。その他の関節雑音として下顎頭や関節窩、関節円板が変形してすれ合うことにより生ずるシャリシャリ、グニュといった音があります。この音がすることは顎関節症が進んでいることを示しますので治療が必要な場合が多いと言えます。
4.その他の症状
歯の痛み、舌の痛み、のどや顔面の痛み、耳なりや耳の閉塞感、誤って唇や頬の内側の粘膜を噛んでしまうこと、睡眠時の強度な歯ぎしりや噛みしめ、姿勢の不正、うつ傾向・体調不良など多くの随伴症状がみられるという特微かあります。
顎関節症の罹患状態
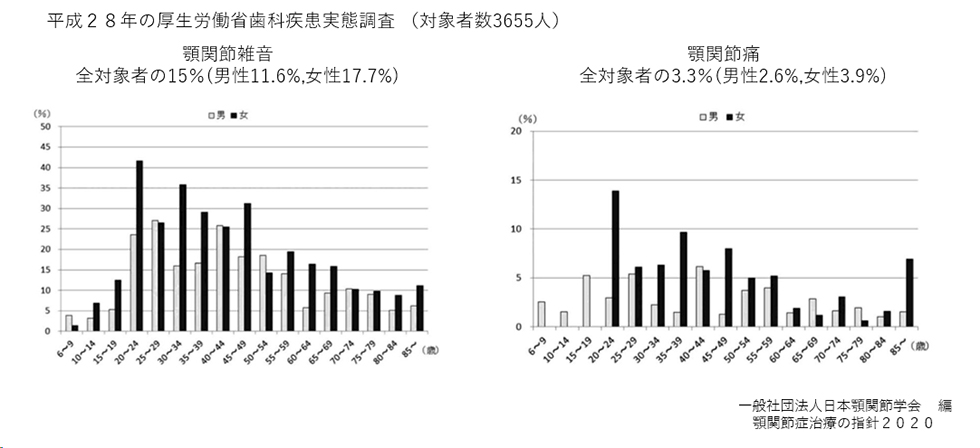
平成28年の3655人を対象とした厚生労働省歯科疾患実態調査では、全対象者の15%(男性11.6%、女性17.7%)に顎関節雑音があり、全対象者の3.3%(男性2.6%、女性3.9%)に顎関節痛が認められました。
顎関節症の基診査法
1.開口量測定
自然に口の開けられる最大開口量と、ドクターが強制的に開口させる開口量(強制最大開口量)を測定します。正常では40mm以上開口できますが、40mm以下の場合には円板性開口障害が疑われます。
2.関節の運動診査
顎関節包や滑膜に炎症を起こしているか否かなどの症状を、顎関節の圧痛や、大きく開閉口させて下顎頭が正常に前方に滑走して動くかどうかを診査します。
3.下顎マニピュレーション診査
下顎を片方ずつ前方に牽引し下顎頭の動きの具合と痛みが出るかどうかを調べます。また、後方に圧迫して同様に診査します。この診査により、下顎頭の滑走障害の有無、関節痛誘発の有無、雑音発生などが判ります。
4.咬筋圧痛診査
咬筋という噛むために使われる最大の筋肉の状態を、筋肉の凹凸、固さを調べ、硬く、こりこりした部分や厚みのある部分を診査します。片側だけで噛む癖があると噛んでいる側の咬筋が大きく、左右の大きさが違って非対称になります。
5.画像診断
必要に応じてレントゲン、MRI、CT等の画像診断を行い他疾患との鑑別、関節障害の確認、関節円板転位の確認等を行います。
顎関節症の症型分類
顎関節症Ⅰ型
咀嚼筋障害(咀嚼筋障害を主徴候としたもの)
頬やこめかみの筋肉だけに痛みをもつタイプです。
顎関節症Ⅱ型
関節包・靭帯障害(円板後部組織・関節包・靭帯の慢性外傷性病変を主徴候としたもの)
顎関節だけに痛みのあるタイプで、他の関節にみられる捻挫と類似のものです。
顎関節症Ⅲ型
関節円板障害(関節円板の異常を主徴候としたもの)
a:復位をともなう関節円板転位
b:復位をともなわない関節円板転位
(顎関節のクッションにあたる顎関節円板に位置のズレや変形などの障害があるタイプ)
顎関節症Ⅳ型
変形性関節症(退行性病変を主徴候としたもの)
顎関節に対する強い負担が繰り返されたりすることで、関節を作っている骨が変形するタイプです。
その他(顎関節症Ⅴ型)
Ⅰ~Ⅳ型に該当しないもの
顎関節症の治療法
顎関節症の治療法にはいろいろありますが、対症療法として、関節痛に対しては安静を指示し、疼痛の強い場合には非ステロイド系消炎鎮痛薬(痛み止め)を投与します。また、筋痛に対しては、大開口による筋ストレッチや筋肉のマッサージなどを指示します。慢性筋痛や広範囲の筋痛および痛み神経の過敏化に対しては三環系抗うつ薬が効果的なこともあります。
次に、就寝中に歯ぎしりや食いしばりのある方にはスプリントと呼ばれる装置(ナイトガードやマウスピースという事もあります)を歯の上につけて寝てもらい、顎のズレを修正していく事から始めるのが一般的です。
どうしても治らない場合には筋肉のしこりであるトリガーポイントに直接ボトックスなど筋肉の過緊張を取り除く注射をすることもあります。(ボトックス治療参照)
他に、顎関節症の発症や経過には生活習慣が深く関わっているということを、患者さんに気づいてもらい、それをとり除く努力をしてもらいます。日中のくいしばり、偏咀嚼の癖などがあることを気づいてもらい、家庭や職場で意識して悪い癖なだの改善を行います。何もしていないときに上の歯と下の歯が接しているだけでも筋肉に負荷がかかり、脳がストレスをかんじていることを知っていただき、やめてもらうことが大切です。
また、各個人の平均最大開口量である人差し指から薬指まで3本を縦にして口に入れて、筋肉のつっぱり感を感じながら5秒間そのままの状態にしてストレッチするのが大変効果的です。
顎関節診断検査の流れ
-
STEP 1
- 問診
- 顎関節に影響を与える生活習慣に関して詳しく問診します。
-
STEP 2
- 検査
-
-
口腔内模型・噛み合わせ検査
歯の状態とかみ合わせの状態を調べます。
-
パノラマレントゲン検査
顎関節部分の骨の状態を調べます。
-
CT検査
顎関節部分の骨や筋肉などをCTで撮影し、頭と下顎の関係や筋肉の肥大などを調べます。
-
-
STEP 3
- 治療開始
- スプリント(マウスピース)療法、飲み薬、注射、超音波治療、開口訓練など
症状に合わせて治療を組み合わせて行います。
新谷 悟の「お口の博士」
Vol.08
歯ぎしり・食いしばりについて
Vol.09
顎関節症について
お口の健康相談 VOL.03
噛みあわせについて
お口の健康相談 Vol.06
歯ぎしりについて
お口の健康相談 Vol.07
自分で出来る歯ぎしりチェック
お口の健康相談 Vol.08
歯ぎしりによって起こる様々な症状
お口の健康相談 Vol.09
歯ぎしりの治療法について
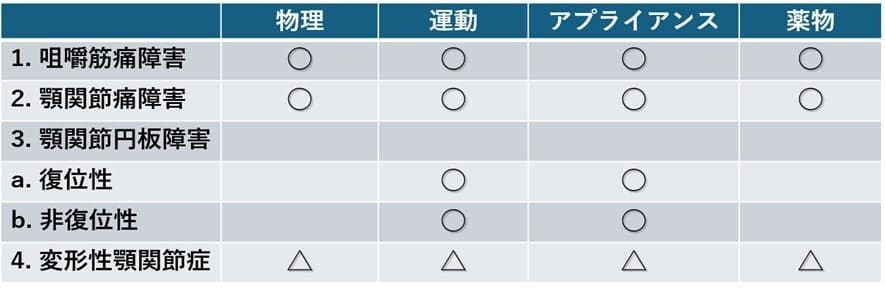
△:重複する他の病態に応じて行われる。
一般社団法人日本顎関節学会編顎関節症治療の指針2020
顎関節症の治療法
- リスク因子の同定とセルフケア指導(後述)
- 関節症の理学療法
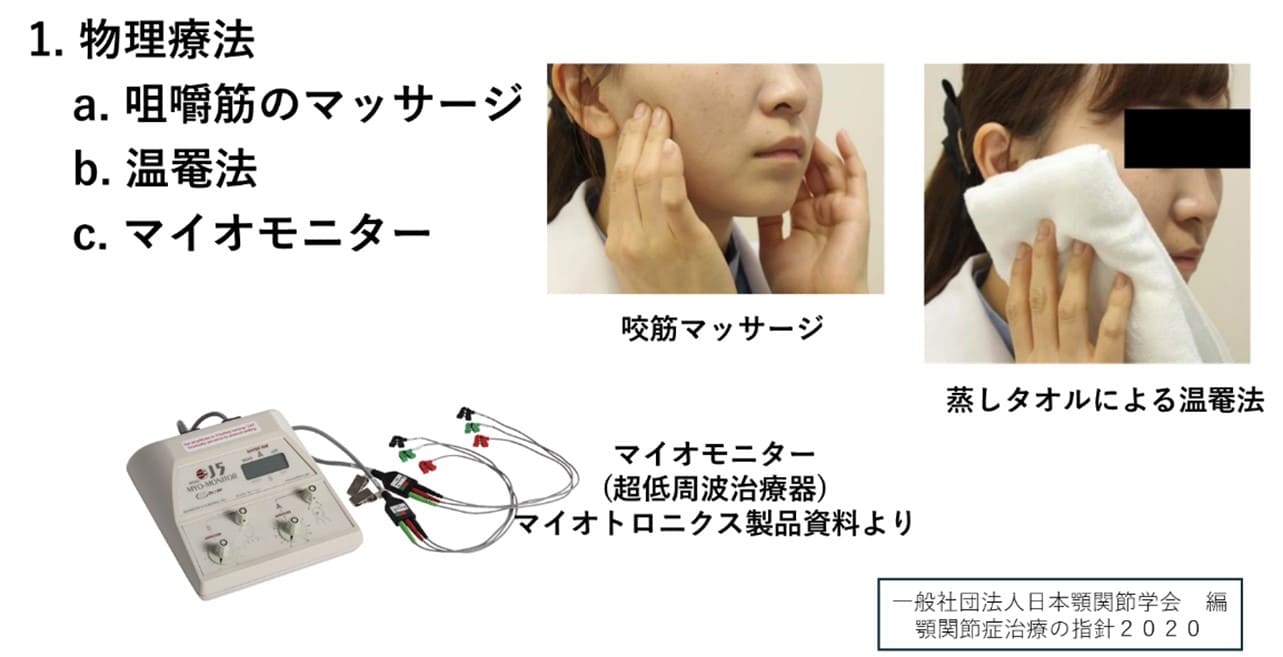
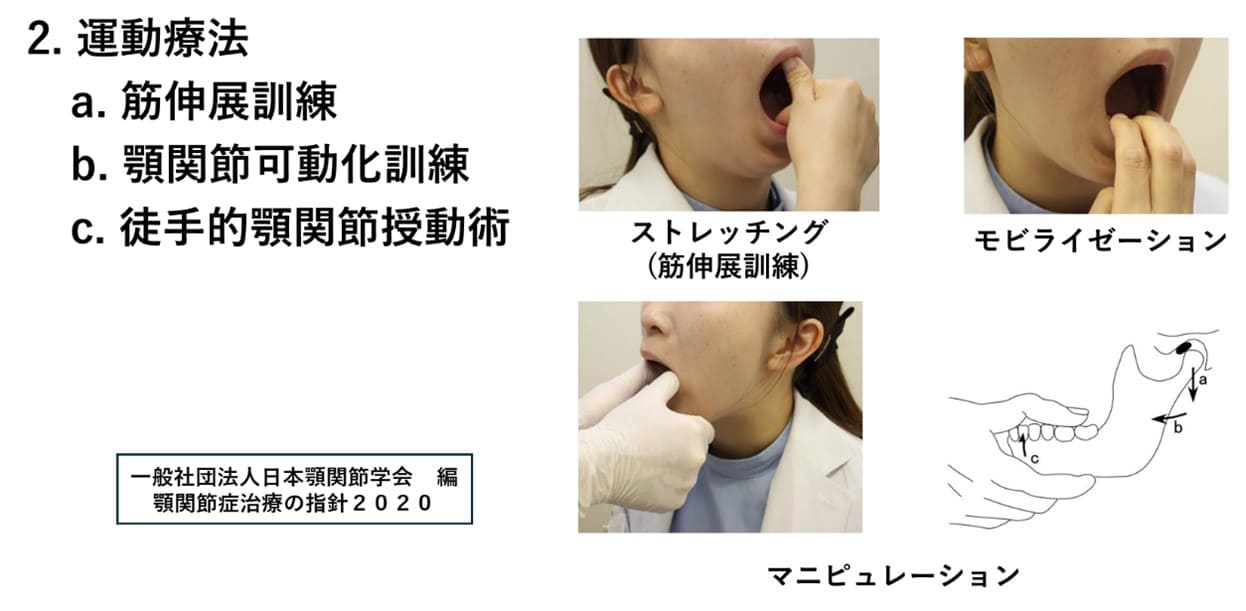
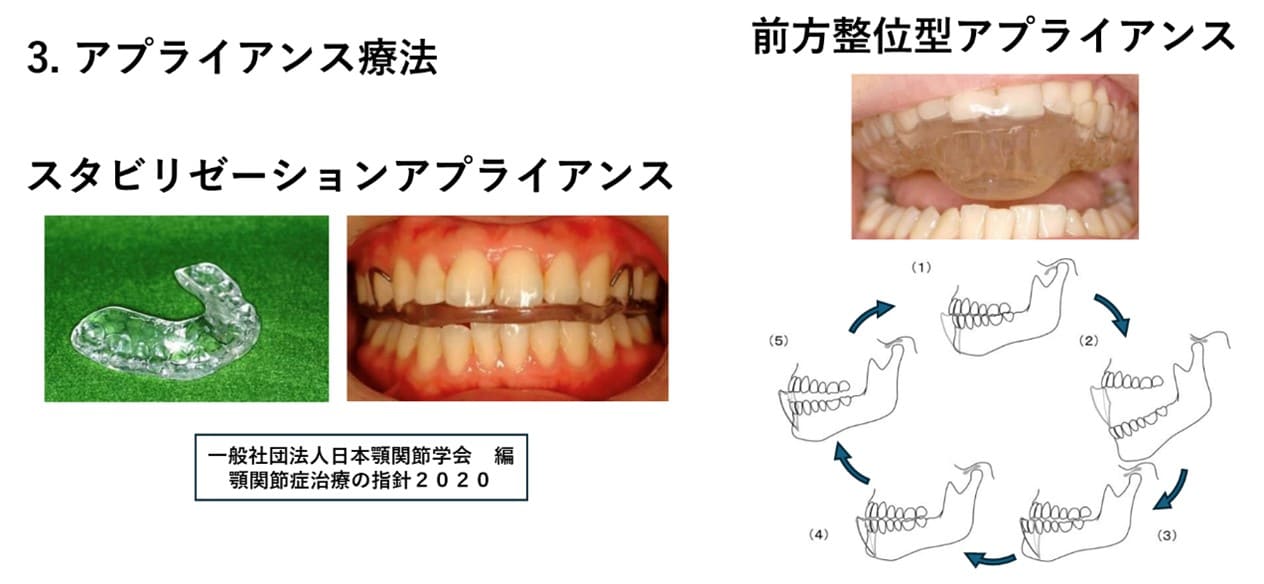

顎関節痛は、顎関節への内在性外傷によって、滑膜、円板後部組織、関節靭帯、関節包に生じた損傷に続く炎症により生じている。消炎鎮痛を目的としてNSAIDS(ジクロフェナク、ナプロキセン、ロキソプロフェン)を投与する。顎運動時の顎関節痛に対して適応外使用承認されており、保険適用投与方法として、頓用ではなく時間投与が原則で、初期投与は最長7日分量とすることが推奨されている。
また、咀嚼筋痛障害や顎関節痛障害の痛みが、何らかの原因で長期化し、末梢性あるいは中枢性に感作が生じた場合には難治性の痛みとなり、専門治療が必要となることが多い。基本治療における対応を継続しつつ、中枢神経用薬の処方を検討する。
歯科保険適用外もしくは
その可能性のある薬剤
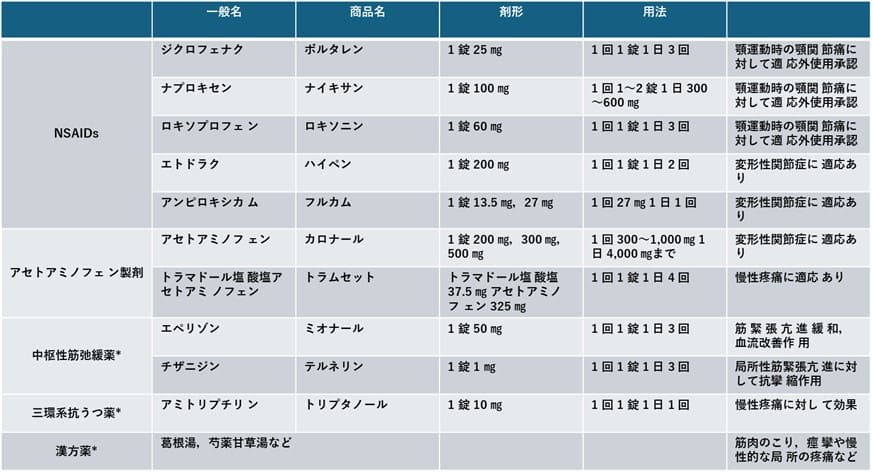
一般社団法人日本顎関節学会編顎関節症治療の指針2020
顎関節症の外科的療法
- パンピングマニピュレーション、顎関節上関節腔洗浄療法
- 顎関節鏡視下手術
- 顎関節開放手術
- 顎関節人工関節全置換術
口腔機能回復治療
AADRによる顎関節症の
自然経過と保存的治療の推奨
- (THE AMERICAN ASSOCIATION FOR DENTAL RESEARCH 2010.3.3)
“IT IS STRONGLY RECOMMENDED THAT, UNLESS THERE ARE SPECIFIC AND JUSTIFIABLE INDICATIONS TO THE CONTRARY, TREATMENT BE BASED ON THE USE OF CONSERVATIVE AND REVERSIBLE THERAPEUTIC MODALITIES. WHILE NO SPECIFIC THERAPIES HAVE BEEN PROVEN TO BE UNIFORMLY EFFECTIVE, MANY OF THE CONSERVATIVE MODALITIES HAVE PROVIDED AT LEAST PALLIATIVE RELIEF FROM SYMPTOMS WITHOUT PRODUCING HARM.” - “正当化できる特定の証拠がないかぎりは、TMD
患者の治療の第一選択は、保存的で可逆的かつ証拠に基づく治療法とすることが強く薦められる、多くのTMD
患者の自然経過を調べた研究により、TMDは時間経過とともに改善し、治癒していく疾患であることが示唆されている。
あまねく効果的であることが証明された特定の治療法が存在しないとはいえ、保存的療法の多くがほとんどの侵襲的な治療法と少なくとも同程度に症状の改善をもたらすことのできることが証明されている。”
顎関節症治療の進め方
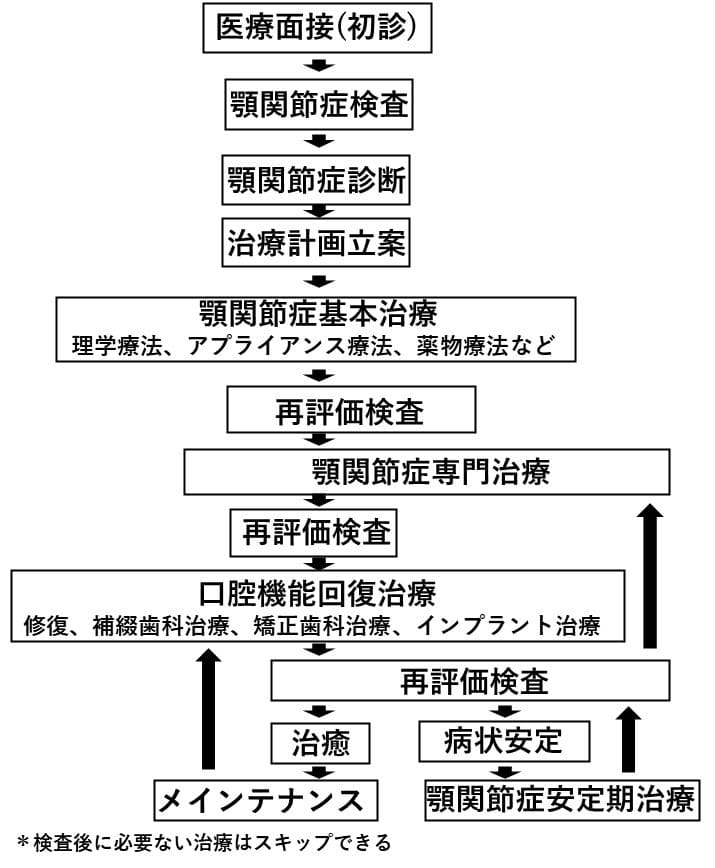
一般社団法人日本顎関節学会編顎関節症治療の指針2020
TOOTH CONTACTING HABIT(上下歯列摂食癖)

上の歯と下の歯を何もないときに接触させてしまう癖。
歯ぎしり・食いしばり・顎関節症の原因になる悪い癖です。自分でその癖を直すことで歯ぎしり・食いしばり・顎関節症の症状が改善することがあります。自分でその癖を直せない方は相談ください。
TCHとは
TCH=(Tooth Contacting habit)
普段の生活で、食事をしている時やスポーツで歯を食いしばっている時など以外の、何もしていないとき、人の上と下の歯は全く接触して(当たって)いません。唇を閉じていても上下の歯は触っていない。その状態が正常な状態なのです。
この状態を、下顎安静位と言います。本来上下の歯は会話、食物の咀嚼、食物の嚥下という動作をするときに瞬間的に触るだけです。ですから接触時間をすべて足しても1日に20分以下です(接触時間を累計しても1日あたり平均17.5分と言われています)。
仕事のストレスや、いろいろな原因で普段の生活の中で、例えば、仕事や趣味でパソコンを操作したり、考え事をしたり、あるいはリラックスして、テレビを見ているときなどに上の歯と下の歯を無意識に当てている人がいます。さらには、ぐいぐいと噛みしめている人もいます。
たとえ強く噛みしめていなくても、上の歯と下の歯を軽く接触させただけで、その情報が脳に伝達され、口を閉じる筋肉は信号を受け取って常に緊張の状態になっていたりします。この咬むため、口を閉じるための咬筋や側頭筋が、緊張の状態であることが、顎関節症や歯ぎしり・喰いしばりの原因になるのです。
TCH(歯列接触癖)が引き起こす症状
TCHは顎関節症、歯ぎしり・喰いしばりの原因になるだけでなく、咬筋や側頭筋といった咀嚼に関係する筋肉の凝り(過緊張)から、頭痛や首の痛み、肩こりなどの原因になりやすい。
また、ひどくなると緊張した顔面の表在筋が神経を圧迫するため、めまいや視力低下を引き起こすこともあります。
TCHの簡単な検査方法 その1
-
- Step 1
- 座っていても立っていてもかまいませんから、姿勢を正しくして正面を向きます。
-
- Step 2
- 上と下の唇を力入れずに自然に軽く接触させます。目を閉じてリラックスして行ってみてください。
-
- Step 3
- その状態で上下の歯が接触していませんか?
-
- Step 4
- 上の歯と下の歯が接触していない方はTCHの可能性が低いと言えます。
-
- Step 5
- では上の歯と下の歯が接触している方、唇は閉じたままで、上の歯と下の歯を接触しないように少しだけ軽く離してみてください。
-
- Step 6
- このとき、落ち着かないと感じる方、違和感を感じる方はTCHの可能性があります。
TCHの簡単な検査方法 その2
簡単チェック法
- 舌の側面に歯形がついて凹凸がある方。
- ホホの内側に歯の噛みあわせの面と同じ高さの粘膜に白い線のようなものがある方。
TCHの治療法
- 認知すること
まず上の歯と下の歯を接触させる癖があることを自分自身で知ること。 - 行動すること
職場や家庭など自分の行動範囲の中で目につくところに「歯を離す」などの『貼り紙』をして、それを見た時に歯が接触していたら、離すようにします。 - 継続は力なり
悪癖を取り除くために貼り紙を見なくても無意識に歯の接触を回避できるようにします。
上記の治療法(認知行動療法)がご自分でできない場合には、咬筋・側頭筋を中心とした過緊張を取るための方法が有効になってきます。内服、漢方、筋肉に対するボトックス治療などです。これに関しては東京銀座シンタニ歯科口腔外科クリニックまで相談ください。
TCHによる症状が悪化する事例
- 奥歯や前歯がすり減る
- 歯と歯肉の境目がくさび状に減る
- かぶせものの冠に穴が開く
- 歯の歯槽骨への沈み込み
- 歯肉の退縮
- 頬の内側に歯形がつき頬を噛みやすくなる
- 歯の一部や歯の被せ物が割れる(欠ける)
- 充填物(歯の詰め物)がとれる
- 歯の根が割れる
- 歯の動揺(歯根膜腔の拡大)
- 歯並びの乱れ
- 舌に歯形がつく
TCH以外にも下記のような顎関節症のリスク因子があるため、これらのリスクに対するセルフケアも指導する。
生活指導
硬固形物の咀嚼、長時間の咀嚼、楽器演奏、ウエイトトレーニングによる食いしばり、日中の姿勢など
悪習慣の是正
日中の歯列接触癖(TCH)、睡眠時ブラキシズム、頬杖、重い荷物の片側持ち
顎関節症と
インプラント治療についてTMJ Disorders and Implants
顎関節症の患者さんは比較的多く、開口障害や開口時の顎関節音のみならず顎関節痛など日常生活に支障をきたしている場合もあります。
インプラント治療は歯科インプラントを顎骨内に埋入し、欠損歯をもう一度、咬合に復帰させる治療法であり、これにより患者さんの咬合(かみ合わせ)は再生することになります。
以前より咬合(かみ合わせ)と顎関節症の関係、すなわち顎関節症の発生原因が咬合不良ではないかとの論争はあるものの、その結論は出ていません。
咬合異常、咬合再建と顎関節症

2020年のシステマティックレビューにおいては、咬合(かみ合わせ)と顎関節症の間に因果関係を示唆する論文はいくつかあるものの、疾患特異的な関連性は認められず、顎関節症の病態生理において歯の咬合が大きな役割を果たすと仮定する根拠はないと結論づけています。
咬合と顎関節症を考える場合に、患者さん自身の歯が十分に残存しており、咬合が安定している場合にも顎関節症が生じることがあることは、咬合と顎関節症の関連性を否定的にとらえる根拠となります。
一方で、歯の欠損をそのままにしていたり、異常に高い補綴物などにより咬合の異常が生じた場合にそれが顎関節症発症のきっかっけになる可能性は十分にあるのではないかと考えます。この点から、欠損歯がある場合に、その欠損を義歯やインプラントなどで咬合を再建することは、その補綴が適切に行われている場合には顎関節症の発症、病態に対してマイナスには働かないと考えられます。
インプラント治療は顎関節症に対して
どのように影響するのか



上記の3論文(レビュー)をまとめると
-
インプラントの手術の時に外科手術の時間が長いなどの事象があれば、顎関節症の悪化につながる可能性がある。
しかし、これは一般の歯科治療においても長時間にわたり開口をしていただくこともありインプラント治療の特徴的な事象とはいえない面もあります。 - インプラント補綴による欠損歯の再建は咬合の安定化を図ることができることから、顎関節症の症状改善に有利に働くことが示唆されます。
顎関節症患者における
インプラント治療での注意点
参考:公益社団法人日本口腔インプラント学会 編口腔インプラント治療指針2020
顎関節、筋の診察・検査
インプラント術前には顎関節の状態について診察し、咀嚼筋や顎関節の疼痛や顎関節の動き、関節雑音の有無、筋痛などを検査する。最大開口量に加えて開口を一定時間維持できるかについても確認する。開口量が小さいと、ドリルを装着したハンドピースの操作、インプラント体の埋入が困難なことがある。
顎関節および顎位
術前に咀嚼筋や顎関節の疼痛や機能障害があると、手術後や上部構造装着後に症状が悪化することがある。上下顎臼歯部の咬合崩壊があると、顎位は不安定になりやすい。顎関節に異常がある場合には慎重に対応する必要がある。
顎関節異常
顎関節疾患は、1.発育異常、2.外傷、3炎症、4.退行性関節疾患あるいは変形性顎関節症、5.腫瘍および腫瘍類似疾患、6.全身疾患に関連した顎関節異常、7.顎関節強直症、8.顎関節症に分類される。これらの疾患はインプラント治療のリスクファクターではあるが、病態によっては禁忌症にはならない。
咬合再構成
顎位が不明や不安定な場合には咬合再構成が必要であり、咬合挙上や咬合平面の調整を行った後、最終上部構造を製作するが、その間に顎関節に不快症状が出現するリスクがある。顎位の付与が不適切に行われた場合には、咬合の不調和が生じたり、顎関節とその周囲組織に悪影響を与えたりする可能性がある。そのため、インプラント体を支台とした最終上部構造が装着される前に暫間上部構造を適用し、咬合接触および顎位が適正であるかを評価することが不可欠である。
